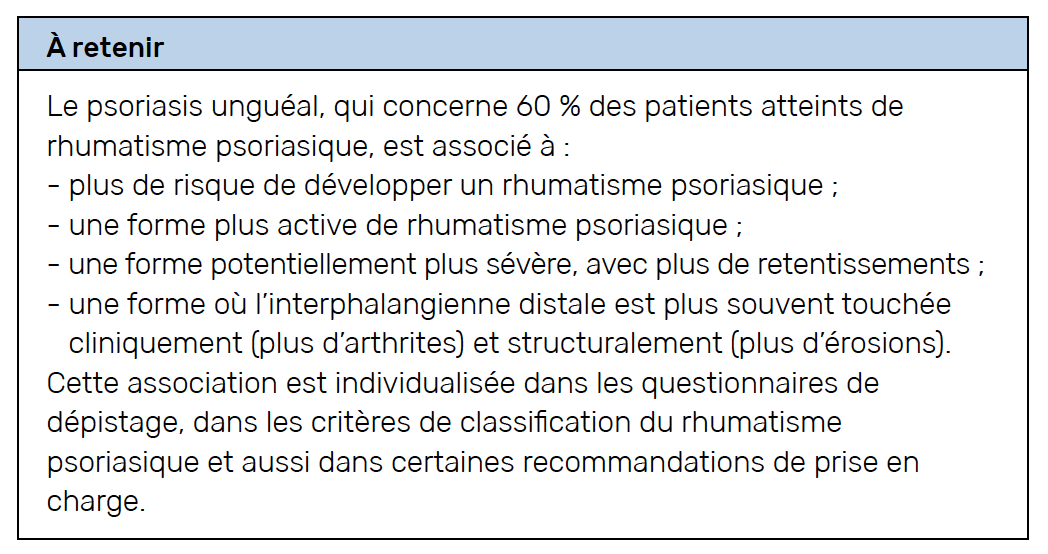
Un patient qui a un rhumatisme psoriasique présente habituellement du psoriasis et des manifestations articulaires, enthésiques, ou plus globalement des dactylites qui permettent de définir son rhumatisme psoriasique. Cependant, tous les patients n’ont pas de psoriasis (10 % n’en ont pas). Pour ceux qui en ont, ils n’ont pas tous un psoriasis unguéal. Au total, 60 % des patients atteints de rhumatisme psoriasique présentent un psoriasis unguéal (1). Est-ce qu’il y a des différences entre ces populations de patients ?
Est-ce que le fait d’avoir un psoriasis unguéal est associé à un plus grand risque de développer un rhumatisme psoriasique ?
La réponse est oui. Globalement, les patients qui ont du psoriasis cutané avec atteinte unguéale ont plus de risque de développer un rhumatisme psoriasique. Cette augmentation de risque n’est pas négligeable puisqu’elle est de l’ordre de deux à trois fois plus que des patients qui ont du psoriasis sans atteinte unguéale (2, 3).
Est-ce que le fait d’avoir un psoriasis unguéal est associé à des caractéristiques particulières du rhumatisme psoriasique ?
La réponse est là aussi positive. Les patients qui ont un psoriasis unguéal ont plus de risque d’avoir des arthrites des interphalangiennes distales. Cela paraît naturel puisqu’il y a une proximité entre l’ongle et l’interphalangienne distale. Et il s’agit d’une réalité clinique que l’on connaît depuis longtemps puisqu’elle a été décrite il y a une soixantaine d’années par les premiers auteurs qui se sont intéressés au rhumatisme psoriasique (3, 4).
Est-ce que le fait d’avoir un psoriasis unguéal est associé à une activité plus importante du rhumatisme psoriasique ?
Encore une fois, la réponse est oui. Les patients qui ont un psoriasis unguéal ont une activité de la maladie qui est potentiellement plus importante. Ils ont un retentissement fonctionnel de la maladie plus important, notamment en termes de fatigue, d’intensité des douleurs, de score fonctionnel. Donc, le fait d’avoir un psoriasis unguéal expose à une forme plus active de la maladie et à une forme potentiellement plus sévère avec un plus grand retentissement de la maladie (5).
Est-ce que le fait d’avoir un psoriasis unguéal est associé à une forme plus sévère de rhumatisme psoriasique sur le plan structural ?
La réponse est également positive. Les patients qui ont un psoriasis unguéal ont plus de risque de présenter des érosions et des pincements des interphalangiennes distales (6, 7).
Les interphalangiennes distales et l’ongle font partie, au même titre que le tendon extenseur des doigts, du territoire enthésique. Le tendon extenseur des doigts s’insère sur la base de la troisième phalange des doigts, qui est en continuité avec le lit unguéale et aussi avec la matrice unguéal (Fig. 1) (8). C’est très certainement cette continuité anatomique qui explique cette association entre le psoriasis unguéal et le risque d’arthrite des interphalangiennes distales. On peut mettre en évidence et quantifier l’atteinte inflammatoire du tendon de la base des phalanges ainsi que l’atteinte unguéale à l’échographie (9, 10). L’association entre le psoriasis unguéal et le risque d’érosion est également décrite au scanner haute résolution.
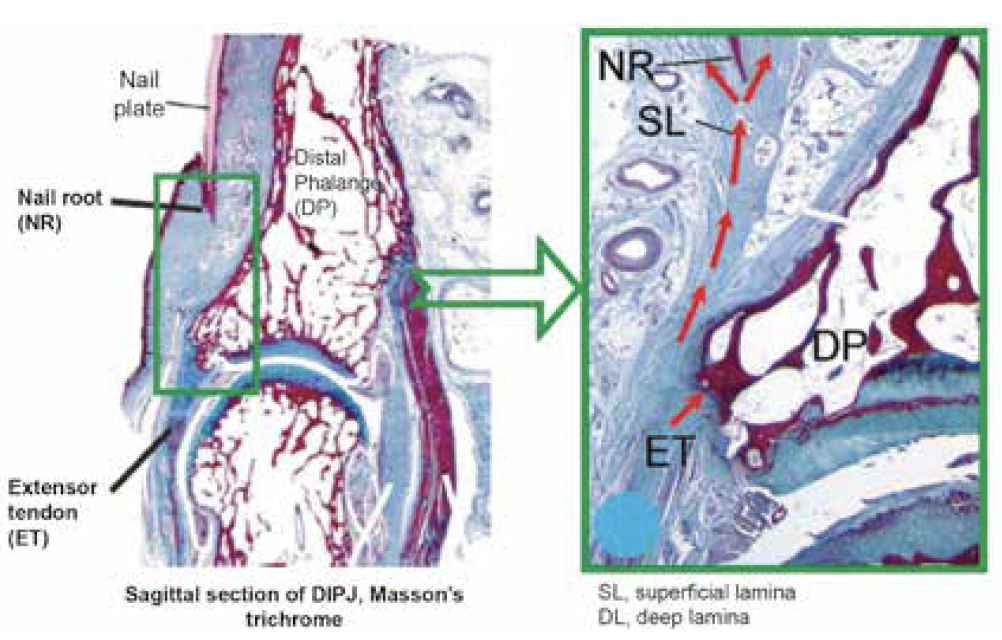
Figure 1 – Continuité anatomique entre matrice unguéale et interphalangiennes distales : sections histologiques montrant l’enthèse (tendon extenseur) (8).
Est-ce que le fait d’avoir une atteinte unguéale confère des particularités en termes de détection du rhumatisme psoriasique ?
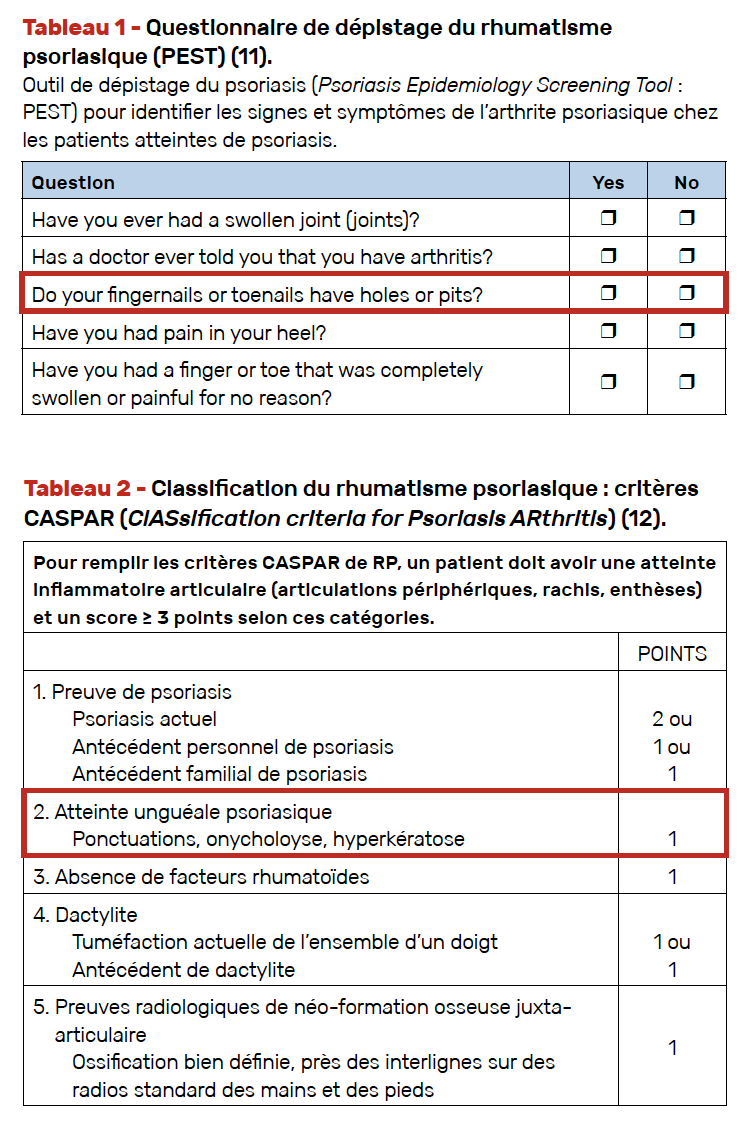
La réponse est oui. Le psoriasis unguéal est identifié comme un marqueur indépendant de rhumatisme psoriasique. C’est l’une des questions que nous posons à nos patients qui ont un psoriasis pour essayer de dépister chez eux la présence d’un rhumatisme psoriasique (questionnaire PEST) (Tab. 1) (11). Dans les critères de classification du rhumatisme psoriasique (CASPAR), le fait d’avoir une atteinte unguéale est individualisé comme l’un des critères au même titre que le fait d’avoir une atteinte cutanée (Tab. 2) (12), ce qui souligne son importance dans le diagnostic.
Est-ce que le fait d’avoir une atteinte unguéale va nécessiter une stratégie thérapeutique particulière ?
Dans les recommandations de prise en charge du rhumatisme psoriasique du groupe GRAPPA, le fait d’avoir une atteinte unguéale apparaît de façon indépendante en termes de choix et de décisions thérapeutiques (13). Dans les recommandations européennes, c’est l’atteinte cutanée au sens large (sévérité du psoriasis, dans laquelle on peut vraisemblablement inclure l’atteinte unguéale) qui va orienter la décision thérapeutique (14).
Dans les formes avec une atteinte unguéale sévère, on peut préférentiellement s’orienter vers des médicaments ciblant l’IL-17 ou l’IL-23, plutôt que des anti-TNF, parce qu’ils sont plus efficaces sur l’atteinte cutanée et potentiellement sur l’atteinte unguéale (15, 16).
L’auteur déclare avoir des liens d’intérêt avec Abbvie, Biogen, BMS, Boehringer, Celltrion, Fresenius Kabi, Galapagos, Lilly, Medac, MSD, Janssen, Novartis, Pfizer, Roche, Sanofi, Sandoz, UCB, Viatris (essais cliniques, conférences, intérêts indirects).
Bibliographie
1. Pittam B, Gupta S, Harrison NL et al. Prevalence of extra-articular manifestations in psoriatic arthritis: a systematic review and meta-analysis. Rheumatology 2020 ; 59 : 2199-206.
2. Wilson FC, Icen M, Crowson CS et al. Incidence and clinical predictors of psoriatic arthritis in patients with psoriasis: a population-based study. Arthritis Rheum 2009 ; 61 : 233-9.
3. Rouzaud M, Sevrain M, Villani AP et al. Is there a psoriasis skin phenotype associated with psoriatic arthritis? Systematic literature review. J Eur Acad Dermatol Venereol 2014 ; 28 : 17-26.
4. Baker H. The nail in psoriatic arthritis. Br J Dermatol 1964 ; 76 : 549-54.
5. Mease PJ, Liu M, Rebello S et al. Association of nail psoriasis with disease activity measures and impact in psoriatic arthritis: data from the corrona psoriatic arthritis/spondyloarthritis registry. J Rheumatol 2021 ; 48 : 520-6.
6. Antony AS, Allard A, Rambojun A et al. Psoriatic nail dystrophy is associated with erosive disease in the distal interphalangeal joints in psoriatic arthritis: a retrospective cohort study. J Rheumatol 2019 ; 46 : 1097-1102.
7. Villani AP, Boutroy S, Coutisson C et al. Distal phalangeal bone erosions observed by HR-pQCT in patients with psoriatic onycholysis. Rheumatology 2021 ; 60 : 1176-84.
8. McGonagle D. Enthesitis: an autoinflammatory lesion linking nail and joint involvement in psoriatic disease. J Eur Acad Dermatol Venereol 2009 ; 23 : 9-13.
9. Acosta-Felquer ML, Ruta S, Rosa J et al. Ultrasound entheseal abnormalities at the distal interphalangeal joints and clinical nail involvement in patients with psoriasis and psoriatic arthritis, supporting the nail-enthesitis theory. Sem Arthritis Rheum 2017 ; 47 : 338-42.
10. Elliott A, Pendelton A, Wright G, Rooney M. The relationship between the nail and systemic enthesitis in psoriatic arthritis. Rheumatol Adv Pract 2021 ; 5 : rkab088.
11. Mease PJ, Palmer JB, Hur P et al. Utilization of the validated Psoriasis Epidemiology Screening Tool to identify signs and symptoms of psoriatic arthritis among those with psoriasis: a cross-sectional analysis from the US-based Corrona Psoriasis Registry. J Eur Acad Dermatol Venereol 2019 ; 33 : 886-892.
12. Taylor W, Gladman D, Helliwell P et al. Classification criteria for psoriatic arthritis: development of new criteria from a large international study. Arthritis Rheum 2006 ; 54 : 2665-73.
13. Coates LC, Soriano ER, Corp N et al. Group for Research and Assessment of Psoriasis and Psoriatic Arthritis (GRAPPA): updated treatment recommendations for psoriatic arthritis 2021. Nat Rev Rheumatol 2022 ; 18 : 465-79.
14. Gossec L, Kerschbaumer A, Ferreira RJO et al. EULAR recommendations for the management of psoriatic arthritis with pharmacological therapies: 2023 update. Ann Rheum Dis 2024 ; 83 : 706-19.
15. McGonagle D, Kavanaugh A, McInnes IB et al. Association of the clinical components in the distal interphalangeal joint synovio-entheseal complex and subsequent response to ixekizumab or adalimumab in psoriatic arthritis. Rheumatology 2024 : keae060.
16. Orbai AM, Chakravarty SD, You Y et al. Efficacy of guselkumab in treating nails, scalp, hands, and feet in patients with psoriasis and selfreported psoriatic arthritis. Dermatol Ther 2023 ; 13 : 2859-68.



