On nous avait promis l’hôpital façon Grey’s anatomy : du drame, du rythme, un peu de glamour. On y trouve surtout des gardes qui s’enchaînent, une fatigue qui s’installe, et ce bip qui réveille à 3 heures du matin pour une simple prescription de paracétamol. Être interne en 2026, c’est un peu comme essayer de remplir un seau percé avec une pipette : on court après le temps, après le sommeil, et parfois après notre propre santé mentale. Le stress, ce n’est plus un symptôme qu’on apprend, c’est devenu notre colocataire de garde.
Analyse et réponses en quelques pages sur ce stress permanent, nécessaire à gérer malgré les doutes qu’il nous instille.
Qu’est-ce que le stress ?
Le stress n’est pas une émotion, mais une réponse biologique conservée au cours de l’évolution. Son objectif est de permettre à l’organisme de modifier ses paramètres physiologiques afin d’anticiper une situation menaçante, réelle ou perçue, et lui permettre de faire face.
Le concept moderne du stress repose sur la notion d’allostasie
Définie par Bruce McEwen dans les années 1990, le concept d’allostasie est défini comme un processus qui – contrairement à l’homéo-
stasie qui assure le maintien d’une stabilité interne autour d’un point d’équilibre fixe (ex. la tension artérielle) – assure le maintien de la stabilité par le changement. Autrement dit, l’organisme modifie ses paramètres physiologiques pour anticiper et faire face aux contraintes environnementales (1, 2).
Le stress est une réaction physiologique normale qui survient lorsque le cerveau évalue une situation comme menaçante, imprévisible ou dépassant les ressources perçues de l’individu.
Le cerveau est l’organe central de l’allostasie
Le traitement des stimuli menaçants débute au niveau cérébral. Ils sont évalués par l’amygdale, structure clé de la peur et des émotions, laquelle active des circuits neuronaux hypothalamiques et du tronc cérébral. Le signal est directement modulé par le cortex préfrontal, qui permet l’évaluation cognitive, la contextualisation et l’inhibition des réactions excessives. L’hippocampe, quant à lui, intervient dans la mémoire contextuelle et exerce un rétrocontrôle inhibiteur sur l’axe du stress, notamment par la reconnaissance mnésique d’une situation similaire passée (3, 4).
L’axe hypothalamo-hypophyso-surrénalien et le système nerveux autonome sont responsables des symptômes de stress
La réponse endocrine fait suite à l’activation de l’hypothalamus, qui sécrète la CRH (Corticotropin-Releasing Hormone), laquelle stimule la production d’ACTH (Adreno CorticoTropic Hormone) par l’hypophyse antérieure, menant à la libération de cortisol par le cortex surrénalien. En parallèle, l’activation du système nerveux sympathique induit une libération de catécholamines (adrénaline, noradrénaline), responsable de la réponse dite “combat ou fuite”.
Les effets nous sont familiers : tachycardie, augmentation de la tension artérielle et redistribution du débit sanguin (3, 4).
Ce n’est pas la situation en soi qui génère le stress, c’est la façon dont le cerveau l’évalue : le concept d’appraisal
L’appraisal correspond au processus d’évaluation cognitive par lequel un individu interprète la signification d’une situation pour son bien-être.
• L’évaluation primaire pose une question implicite simple : « Est-ce que cette situation représente une menace, une perte, ou un défi ? » Par exemple, une présentation face à un auditoire peut être évaluée comme une menace (risque d’erreur), un défi (occasion de progresser), ou quelque chose de banal. La physiologie qui s’ensuit dépend de cette première lecture.
• Une évaluation secondaire fait suite, posant une deuxième question implicite : « Ai-je les ressources pour faire face ? » Que cela corresponde aux ressources internes (compétence, expérience, énergie…) ou externes (temps disponible, soutien de son équipe…).
Le stress apparaît lorsqu’un déséquilibre entre les exigences et les ressources est perçu. Une menace peut être objectivement modérée et pourtant déclencher une activation intense si les ressources sont jugées insuffisantes. Cette évaluation cognitive n’est cependant pas figée. Elle évolue avec l’expérience, le contexte ou encore l’état émotionnel du moment (5).
Le concept de coping, ou les mécanismes cognitivo-comportementaux déployés afin de gérer la situation stressante
Face à une situation évaluée comme stressante, l’individu déploie des efforts cognitifs et comportementaux appelés stratégies de coping. Ces stratégies peuvent être centrées sur le problème ou sur l’émotion.
• D’une part, le coping centré sur le problème a pour objectif de modifier la situation perçue comme menaçante, par exemple en demandant de l’aide, en cherchant de l’information, ou encore en planifiant le travail. C’est une stratégie adaptée quand la situation est contrôlable.
• D’autre part, le coping centré sur l’émotion a pour objectif de réguler l’état émotionnel. Certains comportements peuvent être adaptatifs, comme l’humour ou la recherche de soutien social, tandis que d’autres peuvent devenir délétères lorsqu’ils sont utilisés de manière répétée ou rigide, comme la minimisation, la consommation d’alcool ou encore l’usage de drogues. Ce mécanisme de coping domine lorsque la situation est peu contrôlable.
Ces stratégies de coping sont dynamiques et influencées par de nombreux facteurs, tels que l’histoire individuelle, les ressources sociales, la fatigue ou encore le contexte socio-professionnel.
Un médecin épuisé n’utilise donc pas des stratégies inadaptées par fragilité émotionnelle, mais parce que ses ressources sont temporairement saturées (5).
Des chiffres alarmants
Le métier de médecin est souvent décrit comme une vocation. Pourtant, 70 % des étudiants en médecine ont déjà pensé à arrêter leurs études (6) et plus d’un médecin généraliste sur deux a déjà envisagé une reconversion (7). Derrière ces envies d’abandon, une cause récurrente : le stress.
Les symptômes anxieux et les épisodes dépressifs
En effet, plus d’un interne sur deux présente des symptômes anxieux marqués (52 %) et plus d’un sur quatre rapporte au moins un épisode dépressif caractérisé dans l’année (27 %) (6). Chez les médecins en exercice, la fréquence des symptômes anxieux reste élevée, autour de 59 % en libéral, et atteint un niveau particulièrement inquiétant de 88,5 % à l’hôpital. Les symptômes dépressifs restent d’ampleur comparable, autour d’un quart des médecins (8). À titre de comparaison, en population générale, 12,5 % des Français présentent des symptômes anxieux (prévalence ponctuelle), et 12,5 % auraient vécu un épisode dépressif caractérisé au cours de la dernière année (9).
L’épuisement professionnel
L’épuisement professionnel s’inscrit dans la même dynamique : dans l’enquête 2024 de l’InterSyndicale nationale des internes (ISNI), 66 % des externes et internes répondent à des critères de burn-out (6). Au-delà de l’internat, les médecins semblent plus exposés que la population active générale (37,9 contre 27,8 % dans une enquête nationale) (10), et la tendance à se soigner soi-même ou à gérer seul ses symptômes, ainsi que le présentéisme peuvent retarder le recours à un arrêt et à un suivi médical extérieur (11, 12).
Les idées suicidaires
Les idées suicidaires au cours de l’année concernent 21 % des internes, contre 4,2 % dans la population générale (13). Dans ce contexte, l’ISNI alerte sur ce chiffre marquant : un interne se suicide tous les 18 jours en France (14).
Le recours aux psychotropes
Les indicateurs de recours aux psychotropes vont dans le même sens. En France, 19 % des internes déclarent une consommation d’anxiolytiques, 13 % d’antidépresseurs et 7 % de somnifères (6). Au total, c’est 30,5 % des internes qui rapportent avoir consommé un psychotrope durant leurs études, dont deux tiers en automédication (15).
Sans réduire ces usages à une causalité unique, leur fréquence d’utilisation est un marqueur robuste de symptômes anxieux, d’insomnie et, plus largement, de stratégies individuelles de gestion du stress.
Les conduites à risque
Une des stratégies de coping passe par des conduites potentiellement à risque.
• La consommation d’alcool jugée à risque ou excessive concerne 16 % des étudiants en médecine (6).
• Les conduites addictives (alcool, tabac, cannabis ou autres substances) sont régulièrement décrites, chez les internes, comme des tentatives de soulagement rapide face à la tension émotionnelle et/ou à la fatigue, au prix d’un risque d’installation de mésusage (16).
• Les troubles du comportement alimentaire (TCA) constituent un autre versant, souvent moins visible, de ces manifestations liées au stress : 24 % des internes rapportent des symptômes évocateurs (6). Il s’agit fréquemment de formes subsyndromiques, relevant d’un large spectre incluant restriction, hyperphagie, parfois conduites compensatoires, ou une orthorexie (quête de “manger parfaitement sain”). Même lorsqu’elles restent incomplètes, ces manifestations peuvent déjà retentir sur l’humeur, l’estime de soi, l’attention et le sommeil. Elles constituent souvent une modalité de coping face au stress, en procurant une sensation de contrôle sur un domaine lorsque le reste paraît difficilement maîtrisable. Là encore, les ordres de grandeur sont supérieurs à ceux rapportés en population générale, estimés à 17 % (17).
Les sources de stress
Les sources de stress des médecins sont multiples et intriquées. Elles relèvent à la fois de facteurs organisationnels, institutionnels et individuels. Si la charge de travail est régulièrement identifiée comme source de stress, il existe des différences selon le mode d’exercice et les caractéristiques propres de chaque professionnel.
Les contraintes organisationnelles et institutionnelles
La surcharge de travail reste le facteur le plus fréquemment rapporté. Elle associe volume d’activité, complexité croissante des prises en charge, exigences de traçabilité et pression de performance. Toutefois, ces contraintes ne s’expriment pas de la même manière selon le cadre d’exercice.
En rhumatologie hospitalière
En rhumatologie hospitalière, le stress peut être lié, de façon non exhaustive :
• à la densité de l’activité clinique (activité au sein du service hospitalier et en consultation, mais également les avis intra- et-extra-hospitaliers dont la téléexpertise) ;
• aux obligations institutionnelles (réunions, protocoles, démarches qualité, indicateurs de performance) ;
• à la pression hiérarchique et administrative ;
• aux tensions interprofessionnelles possibles au sein d’organisations parfois complexes…
La standardisation des pratiques peut aussi donner le sentiment d’une moindre autonomie dans la prise de décision. Le jugement clinique peut alors sembler moins valorisé, ce qui peut diminuer la satisfaction professionnelle.
En rhumatologie libérale
En rhumatologie libérale, d’autres sources de stress viennent s’ajouter :
• la charge administrative directe (facturation, gestion du cabinet, relations avec les organismes payeurs) ;
• une responsabilité médico-légale plus directe ;
• un isolement professionnel, variable selon le type de cabinet ;
• une incertitude financière ou une dépendance à l’activité ;
• la pression du temps de consultation, liée à la densité de l’activité…
Dans ce contexte, la charge mentale extra-clinique (gestion, organisation, logistique) peut représenter une part importante du stress global, indépendamment du temps consacré aux patients. Une étude menée par Sinsky et al. rapporte que pour 1 heure passée en contact direct avec un patient, le médecin peut consacrer jusqu’à 2 heures supplémentaires à des tâches administratives, ce qui limite le temps disponible pour l’activité clinique à proprement parler (18).
Ainsi, si l’intensité du stress peut être comparable entre exercice hospitalier et libéral, ses déterminants diffèrent, ce qui suppose des stratégies de prévention adaptées à chaque organisation.
Les facteurs individuels et la vulnérabilité psychologique
Au-delà des contraintes organisationnelles, tous les médecins ne réagissent pas de la même manière. Certains traits fréquemment observés dans notre profession tels que le perfectionnisme, le sens aigu des responsabilités, l’hyper-investissement… peuvent constituer à la fois une force et une vulnérabilité. L’hyper-responsabilisation, associée à un déséquilibre entre vie professionnelle et vie personnelle, peut rendre plus difficile la mise en place de limites. Lorsque s’y ajoutent des troubles du sommeil ou des stratégies de coping peu adaptées (rumination, évitement, surinvestissement), le risque d’épuisement émotionnel augmente.
Le soutien social en dehors du travail joue un rôle protecteur important. Un réseau relationnel limité réduit les possibilités de récupération émotionnelle et de distanciation des contraintes professionnelles.
Les biais cognitifs comme amplificateurs du stress (19)
Certains mécanismes cognitifs contribuent également à majorer la perception du stress et à entretenir des dynamiques d’épuisement. Il ne s’agit pas là de pathologies, mais de schémas de pensée fréquents chez les professionnels de santé.
Le biais du survivant
Le biais du survivant repose sur l’idée : « J’ai tenu jusqu’ici, donc je tiendrai encore. » Il conduit à banaliser l’épuisement progressif et à interpréter la résistance passée comme une garantie pour l’avenir. Les signaux d’alerte (fatigue persistante, irritabilité, troubles du sommeil) sont alors minimisés.
L’illusion de contrôle
L’illusion de contrôle correspond à la conviction : « Si je ne le fais pas, personne ne le fera. » Elle traduit une surestimation du rôle individuel dans un système de soins collectif. Cela renforce l’hyper-responsabilisation, limite la délégation et augmente la charge mentale.
Le biais d’optimisme
Le biais d’optimisme s’exprime par des pensées du type : « Cela n’arrive qu’aux autres. » Il conduit à sous-estimer sa propre vulnérabilité et à retarder la demande d’aide, phénomène bien décrit chez les médecins.
Le biais de conformité sociale
Le biais de conformité sociale repose sur une norme d’endurance : « Les autres tiennent… donc je dois tenir. » Dans une culture professionnelle valorisant l’abnégation et la continuité du soin, cette comparaison rend plus difficile la connaissance de ses limites.
Le biais moral
Le biais moral s’apparente à une vocation : « Je dois être à la hauteur du soin. » La surcharge est alors acceptée au nom de l’engagement ou de l’exemplarité, ce qui rend plus complexe la remise en question des conditions de travail.
Ces biais interagissent avec les contraintes organisationnelles. En légitimant la surcharge et en retardant la reconnaissance des limites individuelles, ils favorisent le passage d’un stress ponctuel, parfois adaptatif, à un stress chronique. Leur identification constitue un enjeu dans les stratégies de prévention.
Conséquences : le passage du stress aigu au stress chronique
On distingue classiquement plusieurs trajectoires d’expression du stress professionnel, pouvant s’inscrire dans une dynamique allant de réactions aiguës adaptatives à des formes chroniques d’épuisement.
Les trajectoires d’expression
Le stress traumatique secondaire
Le stress “traumatique” secondaire correspond à une réaction aiguë adaptative, liée à l’exposition indirecte aux récits traumatiques des patients, ou la réponse ponctuelle à une situation clinique complexe ou urgente. Il s’agit d’un phénomène réactionnel, non chronicisé. Les manifestations cliniques associées incluent notamment une hypervigilance, une irritabilité, des troubles du sommeil, une surcharge mentale ainsi que des tensions physiques.
La fatigue de compassion
La fatigue de compassion correspond à une usure émotionnelle résultant de l’exposition répétée à la détresse d’autrui, d’une surcharge empathique prolongée, de stress traumatiques secondaires récurrents, et parfois d’un manque de reconnaissance ou de soutien. Elle se caractérise par une atteinte progressive de l’empathie, spécifique aux professions impliquant un travail relationnel intense. Les principaux symptômes décrits sont un épuisement, une perte de plaisir et de sens, une indifférence progressive, des troubles du sommeil, une irritabilité, un sentiment d’impuissance.
Le burn-out
On retrouve enfin des formes chroniques de stress professionnel, parmi lesquelles figurent notamment le burn-out et le brow-out.
Le burn-out, ou syndrome d’épuisement professionnel, correspond au fait de “ne plus en pouvoir”. Il s’agit d’un état d’épuisement chronique, pouvant être physique, mental et émotionnel, résultant d’un investissement prolongé dans des situations de travail émotionnellement exigeantes (20). Longtemps non reconnu comme entité spécifique dans les classifications diagnostiques de référence (CIM-10, DSM-5), il est désormais identifié dans la CIM-11 comme un syndrome professionnel (QD85). Il traduit un effondrement global de l’individu, conséquence d’un stress prolongé.
La population médicale apparaît particulièrement à risque, en raison de la pénibilité de l’activité professionnelle, liée à des facteurs intrinsèques (confrontation à la souffrance et à la mort, implication dans l’intimité des patients) et extrinsèques (charge de travail, organisation des soins, contraintes institutionnelles) précédemment développés.
Le brow-out
Le brow-out correspond quant à lui à une perte de sens et de motivation au travail, s’apparentant à une crise existentielle professionnelle, marquée par un sentiment d’inadéquation entre les valeurs personnelles et l’activité exercée, qui peut se traduire par l’interrogation « qu’est-ce que je fais là ? ».
Les principaux symptômes du stress chronique peuvent être divisés en conséquences physiques et psychiques
Les conséquences psychiques
Sur le plan psychique, plusieurs dimensions peuvent être affectées.
• Du point de vue cognitif, on observe une baisse de la concentration, des difficultés de mémorisation des informations importantes et des ruminations, souvent associées à la crainte de l’erreur, au syndrome de l’imposteur et à une insatisfaction professionnelle.
• Du point de vue émotionnel, le stress chronique peut se manifester par une irritabilité, une anxiété anticipatoire vis-à-vis de l’activité professionnelle, une fatigue émotionnelle, une perte d’empathie, des symptômes dépressifs et un cynisme défensif.
• Du point de vue relationnel, il peut entraîner un retrait ou un désengagement professionnel, une baisse d’efficacité, des tensions interpersonnelles et un isolement progressif.
Des mécanismes inadéquats d’adaptation au stress peuvent alors apparaître, tels qu’un surinvestissement professionnel, des comportements de compensation, des conduites addictives ou des troubles du comportement alimentaire, contribuant à une altération globale du bien-être personnel.
Les conséquences physiques
Sur le plan physique, le stress chronique est associé à diverses manifestations somatiques, telles que des troubles du sommeil, une fatigue chronique, des troubles musculosquelettiques, des céphalées, des vertiges, une anorexie ou des troubles gastro-intestinaux. À plus long terme, certaines études mettent en évidence une association avec des complications cardiovasculaires, incluant une élévation de la pression artérielle et une hypertrophie ventriculaire gauche, ainsi qu’un affaiblissement du système immunitaire, tant humoral que cellulaire, en lien avec des dérèglements cytokiniques (21).
Le stress professionnel s’inscrit dans un continuum allant de réactions aiguës adaptatives à des formes chroniques d’épuisement, dont la gravité augmente avec la répétition, la durée et la perte de sens, jusqu’à altérer profondément le fonctionnement psychique, relationnel et somatique.
Calmer le stress : stratégies pour gérer le stress et prévenir l’épuisement
Au vu de l’environnement exigeant de l’internat, il est crucial d’avoir dans sa poche des stratégies de coping adaptées selon le caractère aigu ou chronique du stress.
Face au stress aigu : l’urgence de la réponse
Le stress aigu est une réaction immédiate, brève et intense à un événement venu ou à arriver : une urgence, un événement clinique difficile, un geste technique nouveau à réaliser. La gestion à ce stade vise à rétablir rapidement le calme et la concentration, dont voici quelques clés.
La cohérence cardiaque et autres techniques respiratoires
Lors d’un pic de tension, s’accorder littéralement 5 minutes de pause ne sera pas perdu. Se concentrer sur une respiration abdominale lente permet de diminuer immédiatement le rythme cardiaque et d’activer le système nerveux parasympathique, “frein” de l’organisme. La méthode dite de la “cohérence cardiaque” permet à la fois de se calmer en cas de stress aigu, et protège de l’apparition de crises futures. Le moyen mnémotechnique 3-6-5 renseigne la méthode : en cas de crise, redescendre à six mouvements respiratoires par minute, à raison de 5 secondes d’inspiration suivies de 5 secondes d’expiration, pendant 5 minutes, et en le faisant jusqu’à trois fois par jour pour prévenir l’apparition de nouvelle crise.
D’autres rythmes respiratoires sont connus pour les mêmes vertus, notamment en suivant des cycles de 4 secondes d’inspiration, 4 secondes de rétention, 6 secondes d’expiration.
Cette ancre physique est la première ligne de défense contre la panique (22).
La visualisation mentale : se voir faire le geste avant sa réalisation
Avant de commencer un geste technique inhabituel, ou compliqué, prendre le temps de le faire mentalement. La visualisation mentale permet d’anticiper les problèmes potentiels de technique ou de matériel, d’imprimer un schéma mental des gestes à venir, et d’améliorer l’apprentissage des techniques au long terme (23).
La définition d’un plan d’action strict pour se sortir du brouillard mental
De nombreuses situations peuvent mener à un brouillard mental, rendant plus compliquées la prise de décisions et la succession rapide de tâches. Partir avec un plan détaillé défini en tête, afin de remplacer une question trop évasive (« Comment gérer cette vascularite ? ») par de multiples petites questions (« Comment prouver le diagnostic positif, étiologique, les signes de gravité ? Comment gérer le traitement d’induction de la rémission, de la douleur, etc. ») permet de plus facilement compléter les tâches, et de se fier à un plan dans les moments d’urgence où le stress monte en flèche.
La délégation et l’aide active
Solliciter de l’aide auprès d’un senior ou d’un collègue n’est pas un signe de faiblesse, mais une compétence essentielle de gestion des risques et du stress en milieu hospitalier, qui permet en des moments choisis de ne pas accumuler de stress, lors des périodes de tension accentuée. De même, le chef de clinique, le docteur-junior, ou tout autre médecin dont vous vous sentez proche est sûrement déjà passé par vos difficultés (même s’il n’en montre plus rien aujourd’hui) et pourra vous aider à trouver des solutions adaptées.
Gérer le stress chronique : reconstruire l’équilibre
Lorsque le stress se chronicise, l’approche doit être structurée et quotidienne.
Le mur anti-stress : délimiter le travail et la vie personnelle
L’une des causes majeures de chronicisation est la porosité entre la vie professionnelle et la vie personnelle. Il est impératif d’établir des rituels de “déconnexion” après le travail, qu’il s’agisse de 30 minutes de sport, d’une marche ou d’un changement de tenue symbolique. La sanctuarisation d’un lieu et de moments sans travail permet de garder des espaces de décompression.
L’hygiène de vie comme fondation
Bien dormir, bien manger, bien bouger : le sommeil, l’alimentation et l’activité physique sont les piliers de la résilience. Le maître mot est celui de la régularité : un internat régulier dans les heures de repas, en privilégiant des aliments à faible indice glycémique, ponctué d’un sommeil de qualité et en quantité adaptée, permettra une meilleure résistance face aux agressions psychologiques continues.
Les espaces de ventilation sociale
Maintenir des liens sociaux en dehors de la sphère hospitalière. Les amis et la famille qui ne sont pas dans le milieu médical offrent une perspective différente et un soutien émotionnel sans jugement lié à la performance professionnelle.
Prévenir et réagir au burn-out : agir avant la rupture
Nous l’avons vu, le burn-out est l’aboutissement du stress chronique. Il nécessite souvent une intervention extérieure.
Identifier les signaux d’alerte tôt
Les premiers signes incluent des changements d’humeur constants, une irritabilité accrue, des troubles du sommeil (insomnies ou hypersomnies), et une perte de plaisir même dans les activités appréciées. Le fait de commencer à douter systématiquement de ses compétences est un signal fort. Des outils d’auto-évaluation ont été proposés, sous forme de questions à se poser ou encore de baromètre de la vulnérabilité (Encadré 1).
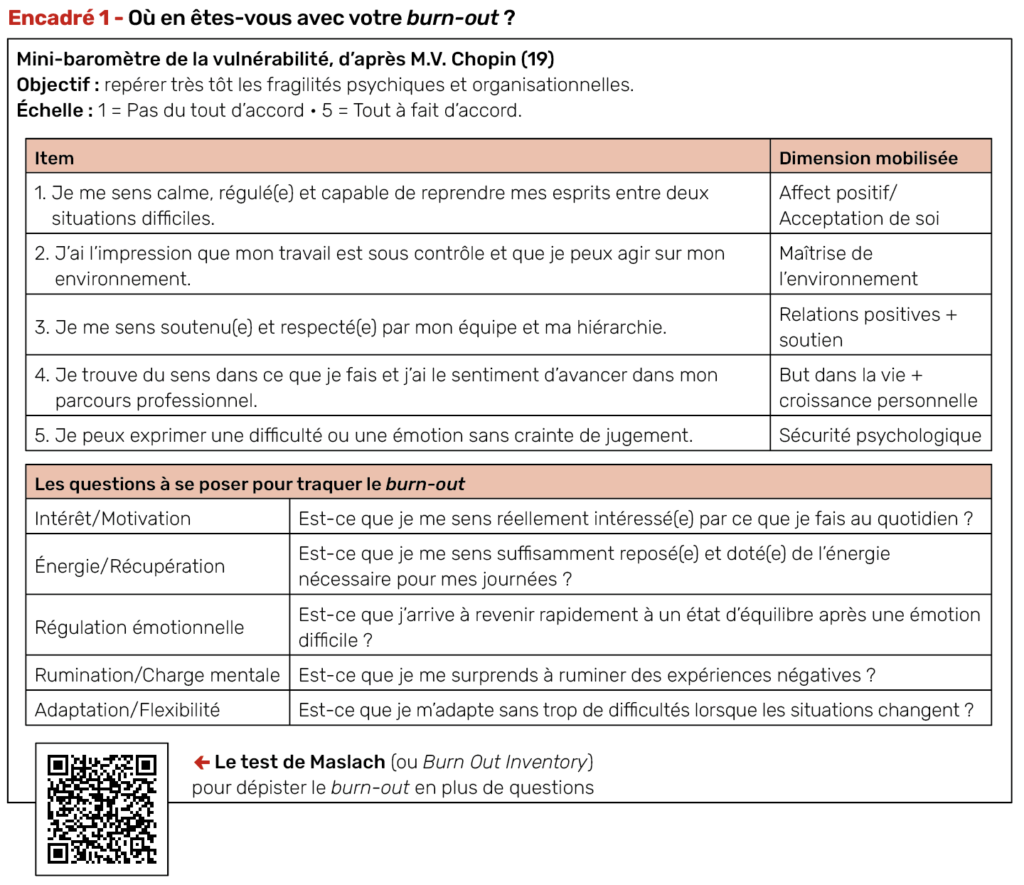
L’Intervention thérapeutique spécialisée
Le burn-out n’est pas une simple fatigue. Il s’agit d’un syndrome. Un accompagnement psychologique ou psychiatrique est souvent indispensable pour en sortir. Des professionnels spécialisés en santé au travail ou en thérapie cognitivo-comportementale peuvent fournir les outils nécessaires pour la reconstruction.
Réévaluer et réorganiser sa pratique
Après une période de repos et de soin, il est essentiel de ne pas revenir à la situation antérieure sans ajustement. Cela peut impliquer de redéfinir les limites, de négocier une charge de travail différente, ou même d’envisager une réorientation ou une spécialisation moins intense. Le rétablissement passe par une modification structurelle de l’approche du travail.
Les auteurs déclarent ne pas avoir de liens d’intérêt en rapport avec cet article.
Bibliographie
1. McEwen BS. Allostasis and allostatic load: implications for neuropsychopharmacology. Neuropsychopharmacology 2000 ; 22 : 108-24.
2. McEwen BS, Akil H. Revisiting the stress concept: implications for affective disorders. J Neurosci 2020 ; 40 : 12-21.
3. Schulkin J, McEwen BS, Gold PW. Allostasis, amygdala, and anticipatory angst. Neurosci Biobehav Rev 1994 ; 18 : 385-96.
4. McEwen BS. Physiology and neurobiology of stress and adaptation: central role of the brain. Physiol Rev 2007 ; 87 : 873-904.
5. Folkman S, Lazarus RS, Gruen RJ, DeLongis A. Appraisal, coping, health status, and psychological symptoms. J Pers Soc Psychol 1986 ; 50 : 571-9.
6. InterSyndicale nationale des internes. L’enquête mentale sur la santé mentale des étudiant.es en médecine de la deuxième année à la fin de l’internat. 2024.
7. Cathébras P, Begon A, Laporte S et al. Épuisement professionnel chez les médecins généralistes. La Presse Médicale 2004 ; 33 ; 1569-74.
8. Frajerman A, Deflesselle E, Colle R et al. [Burnout, anxiety, insomnia and depressive symptoms among French outpatient physicians in the second wave of COVID-19: Comparison between general practitioners and specialists]. Encephale 2024 ; 50 : 192-9.
9. Léon C, du Roscoat E, Beck F. Prévalence des épisodes dépressifs en France chez les 18-85 ans : résultats du Baromètre santé 2021. Bull Épidémiol Hebd 2023 ; 2 : 28-40.
10. Shanafelt TD, Boone S, Tan L et al. Burnout and satisfaction with work-life balance among US physicians relative to the general US population. Arch Intern Med 2012 ; 172 : 1377-85.
11. Gustafsson Sendén M, Løvseth LT, Schenck-Gustafsson K, Fridner A. What makes physicians go to work while sick: a comparative study of sickness presenteeism in four European countries (HOUPE). Swiss Med Wkly 2013 ; 143 : w13840.
12. Montgomery AJ, Bradley C, Rochfort A, Panagopoulou E. A review of self-medication in physicians and medical students. Occup Med 2011 ; 61 : 490-7.
13. Léon C, du Roscoat E, Beck F. Prévalence des pensées suicidaires et tentatives de suicide chez les 18-85 ans en France : résultats du Baromètre santé 2021. Bull Épidémiol Hebd 2024 ; 3 : 42-56.
14. InterSyndicale nationale des internes. Tous les 18 jours, un interne en médecine se suicide. 16 avril 2021. Disponible sur : isni.fr/tous-les-18-jours-un-interne-en-medecine-se-suicide/.
15. Vergès Y, Driot D, Deshayes C et al. Self-medication with psychotropic drugs and mental health during residency. A survey of 2314 resident physicians. Presse Med Open 2022 ; 3 : 100017.
16. Ouagazzal O, Halim Boudoukha A, Séjourné A, Denis N. Consommation de substances psychoactives chez les internes : une stratégie de régulation du stress professionnel ? Ann Med Psychol Rev Psychia 2018 ; 176 : 985-90.
17. Fédération française anorexie boulimie. Épidémiologie : à propos des chiffres concernant les TCA. 29 juin 2022. Disponible sur : www.ffab.fr/483-epidemiologie-a-propos-des-chiffres-concernant-les-tca.
18. Sinsky C, Colligan L, Li L et al. Allocation of physician time in ambulatory practice: a time and motion study in 4 specialties. Ann Intern Med 2016 ; 165 : 753-60.
19. Chopin MV. Gestion du stress des médecins. 2025.
20. Schaufeli WB, Greenglass ER. Introduction to special issue on burnout and health. Psychol Health 2001 ; 16 : 501-10.
21. Schneiderman N, Ironson G, Siegel SD. Stress and health: psychological, behavioral, and biological determinants. Annu Rev Clin Psychol 2005 ; 1 : 607-28.
22. Fincham GW, Strauss C, Montero-Marin J, Cavanagh K. Effect of breathwork on stress and mental health: A meta-analysis of randomised-controlled trials. Sci Rep 2023 ; 13 : 432.
23. Sanders CW, Sadoski M, van Walsum K et al. Learning basic surgical skills with mental imagery: using the simulation centre in the mind. Med Educ 2008 ; 42 : 607-12.



