Le plasma riche en plaquettes (PRP) est un produit dérivé du sang du patient lui-même, obtenu après prélèvement et centrifugation. Il est composé des plaquettes, mais aussi de facteurs de croissance, de cytokines et des chimiokines. En injections, il constitue une technique de médecine régénérative autologue pour les pathologies musculosquelettiques. En ce sens, plusieurs athlètes comme Rafael Nadal ou Tiger Woods ont révélé en utiliser avec succès. Qu’en disent les études ?
Des résultats in vitro clairs validés in vivo
In vitro, le PRP a montré des effets sur la prolifération des fibroblastes, des ostéoblastes, des chondrocytes ou encore des cellules endothéliales, et sur la production de collagène, d’élastine et de glycosaminoglycane. Il favorise également l’angiogenèse, réduit l’inflammation et améliore la différenciation des cellules souches (1).
Les études in vivo ont confirmé ces résultats, en particulier dans des zones lésées dans lesquelles le flux sanguin est réduit. Les effets bénéfiques apparaissent dans les 4 à 6 semaines après l’injection (3 mois dans l’arthrose du genou), sont durables dans le temps et avec effets indésirables très rares (essentiellement des réactions au site d’injection). La procédure est rapide (< 30 minutes) et réalisable en ambulatoire.
Des contre-indications rares
• Lésion cutanée sur la zone d’injection
• Maladie ou traitement réduisant la coagulation
• Anti-inflammatoires dans les 2 jours précédant l’injection
• Aspirine dans les 10 jours précédant l’injection
Des résultats confirmés dans la gonarthrose
Plusieurs méta-analyses (2-4) ont montré que les injections de PRP sont plus efficaces sur la douleur, et ce, de manière plus durable, ainsi que sur la raideur et la fonction articulaire en comparaison à celles d’acide hyaluronique (AH) ou de solution saline (Fig. 1) (5, 6). Ces résultats sont particulièrement notables dans la gonarthrose légère à modérée (7, 8).
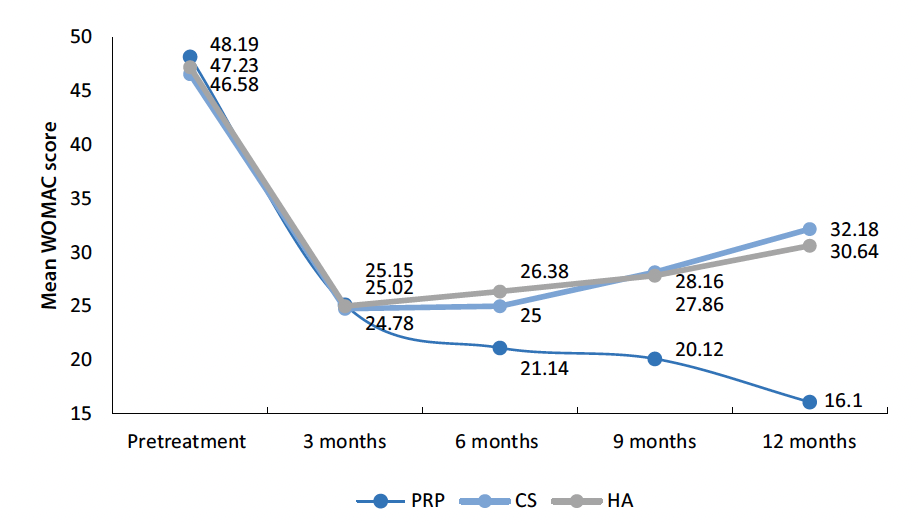
Figure 1 – Variation du score WOMAC moyen selon le type d’injections (PRP : plasma riche en plaquettes, CS : corticostéroïdes, HA : acide hyaluronique) (5).
Modalités thérapeutiques (avis d’experts)
• Nombre (jusqu’à trois selon la sévérité de l’atteinte), fréquence des injections, dosage et volume (4 à 8 ml) à adapter en fonction du patient (taux de plaquettes, grade de l’arthrose, poids, âge, présence d’un valgus/varus) (9).
• À réaliser en dehors de la phase congestive (9).
• En cas d’œdème et d’épanchement important (> 15-20 ml), prévoir une ponction en amont du traitement (deux injections à 3 semaines d’intervalle).
Mais aussi dans les lésions méniscales et les tendinopathies
Dans les lésions méniscales, le PRP réduit le taux d’échec de la chirurgie (10). En effet, en peropératoire, l’apport de facteurs de croissance concentrés dans le PRP sur le site lésé stimule l’activité cellulaire, le processus de guérison et la cicatrisation. Parallèlement, l’injection intra-articulaire protège les cellules du cartilage et diminue l’inflammation ainsi que les douleurs articulaires.
Dans les tendinopathies, les facteurs de croissance favorisent la cicatrisation et le PRP restaure la fonction des fibres de collagène en rétablissant leur structure. Les injections locales de PRP sont plus efficaces sur le long terme que celles de corticoïdes dans les épicondylites (11). Par ailleurs, en cas de rupture aiguë du tendon d’Achille, cette méthode permet une amélioration de la récupération fonctionnelle postopératoire précoce et à moyen terme (12).
En pratique – 3 questions au Dr Étienne Dahan
Rhumatologue interventionnel à Strasbourg ayant une activité mixte à la fois hospitalière et libérale
• Dans quelles situations préconisez-vous l’injection de PRP ?
En préambule, il faut préciser qu’il s’agit d’une stratégie de soin au long cours, qu’il faut intégrer dans une vision dédiée au futur et au « bien vieillir », et ce, à tout âge. Contrairement aux corticoïdes, à l’effet quasi immédiat, mais à court terme, le PRP induit une réponse plus progressive, mais qui s’inscrit dans la durée avec une articulation qui va mieux fonctionner et se rapprocher d’un processus physiologique. Le principe est le retour à l’homéostasie, dans un premier temps, cartilagineuse et, dans un second temps, de toute l’articulation. On pourrait comparer le PRP à des rails sur lesquels le train va de nouveau pouvoir circuler.
Les indications sont donc multiples, mais, ne l’oublions pas, dépendent toujours de ce que le patient attend. Elles concernent tout l’appareil locomoteur : articulations, tendons, muscles ; à la fois dans l’aiguë et le chronique ; et que l’atteinte soit débutante ou très sévère. Concernant l’atteinte articulaire, le PRP apparaît comme une excellente option thérapeutique en cas de facteurs péjoratifs comme un œdème osseux, ou dans les pathologies douloureuses non encore visibles à l’IRM (syndrome fémoro-patellaire) ou encore lorsque l’indication de prothèse est retenue, mais ne peut être réalisée (choix du patient, contre-indications…).
Sur le versant “tendon”, les injections de PRP sont tout aussi indiquées, en particulier en cas de tendinites fissuraires ou inflammatoires et de nouveau lorsque la chirurgie n’est pas indiquée ou refusée par le patient. C’est également le cas pour le muscle (claquages, hématomes, élongations, déchirures…). Au total, il n’y a pas de mauvaises indications (sauf contre-indications), seulement des bonnes et des très bonnes.
• Comment en parler aux patients ?
Je leur explique le principe avec des mots simples, en précisant qu’il n’y a aucun effet secondaire et qu’il s’agit d’une méthode 100 % naturelle. J’aborde la première strate de soin, sur le long terme : le “bien vieillir” ; et la seconde, plus philosophique, dans laquelle le patient est son propre traitement. Je rebondis alors sur la troisième strate : « Profitez de cette occasion d’investissement sur vous-même pour prendre soin de vous : faire de l’activité physique, mieux dormir, mieux manger, arrêter de fumer… » Il s’agit clairement de changer de paradigme, et l’injection de PRP est une pierre à l’édifice. En revanche, il faut bien préciser que le PRP ne va pas régénérer le cartilage, mais arrêter de l’abîmer de manière excessive. Il s’agit de bien l’entretenir, d’en prendre soin et de l’empêcher de se dégrader trop rapidement.
• Quels conseils en pratique pour les rhumatologues ?
N’ayez pas peur ! C’est un médicament qui n’en est pas un, qui est naturel, qui utilise les pouvoirs extraordinaires du corps humain, sans effets secondaires. Il y a des retours très positifs à la fois des patients et des médecins qui le pratiquent, et les premières études sont très encourageantes. Qui plus est, il ne s’agit pas simplement d’injecter le PRP. Derrière la piqûre, la rééducation et le « prendre soin de soi » sont indispensables. Profitez-en pour mettre en place avec votre patient toutes les grandes lignes de prévention globale en tenant compte de sa situation. Ce temps de soin doit déboucher sur du préventif. C’est la médecine de demain, holistique, intégrative, et qui va vers une médecine préventive plutôt que curative.
Bien évidemment, il faut bien respecter les règles notamment les contre-indications, peu nombreuses, mais qui existent, et aussi savoir pratiquer le geste et bien l’encadrer.
Dr Étienne Dahan déclare avoir des liens d’intérêt avec Arthrex, IBSA, Sandoz, UCB, Abbvie, Amgen. Il est membre de la SFR et secrétaire de l’ARA (association des rhumatologues d’Alsace).
Bibliographie
1. Filardo G, Previtali D, Napoli F et al. PRP injections for the treatment of knee osteoarthritis: a meta-analysis of randomized controlled trials. Cartilage 2021 ; 13 : 364S-55S.
2. Belk JW, Kraeutler MJ, Houck DA et al. Platelet-Rich Plasma versus hyaluronic acid for knee osteoarthritis: a systematic review and meta-analysis of randomized controlled trials. Am J Sports Med 2021 ; 49 : 249-60.
3. Sdeek M, Sabry D, El-Sdeek H, Darweash A. Intra-articular injection of platelet rich plasma versus hyaluronic acid for moderate knee osteoarthritis. A prospective, double-blind randomized controlled trial on 189 patients with follow-up for three years. Acta Orthop Belg 2021 ; 87 : 749-34.
4. Tang JZ, Nie MJ, Zhao JZ et al. Platelet-rich plasma versus hyaluronic acid in the treatment of knee osteoarthritis: a meta-analysis. J Orthop Surg Res 2020 ; 15 : 403.
5. Huang Y, Liu X, Xu X, Liu J. Intra-articular injections of platelet-rich plasma, hyaluronic acid or corticosteroids for knee osteoarthritis. A prospective randomized controlled study. Orthopäde 2029 ; 48 : 239-47.
6. Chu J, Duan W, Yu Z et al. Intra-articular injections of platelet-rich plasma decrease pain and improve functional outcomes than sham saline in patients with knee osteoarthritis. Knee Surg Sports Traumatol Arthrosc 2022 ; 30 : 4063-71.
7. Xue Y, Wang X, Huang L et al. A comparative study of the efficacy of different drugs in the treatment of mild to moderate knee osteoarthritis: a network meta-analysis. Medicine 2023 ; 102 : e33339.
8. Gormeli G, Gormeli CA, Ataoglu B et al. Multiple PRP injections are more effective than single injections and hyaluronic acid in knees with early osteoarthritis: a randomized, double-blind, placebo-controlled trial. Knee Surg Sports Traumatol Arthrosc 2017 ; 25 : 958-65.
9. Eymard F, Ornetti P, Maillet et al. Intra-articular injections of platelet-rich plasma in symptomatic knee osteoarthritis: a consensus statement from French-speaking experts. Knee Surg Sports Traumatol Arthrosc 2021 ; 29 : 3195-210.
10. Zaffagnini S, Poggi A, Reale D et al. Biologic augmentation reduces the failure rate of meniscal repair: A systematic review and meta-analysis. Orthop J Sports Med 2021 ; 9 : 2325967120981627.
11. Li A, Wang H, Yu Z et al. Platelet-rich plasma vs corticosteroids for elbow epincondylitis: a systematic review and meta-analysis. Medicine 2019 ; 98 : e18358.
12. Zou J, Mo X, Shi Z et al. A prospective study of platelet-rich plasma as biologica augmentation for acute Achilles tendon rupture repair. Biomed Res Int 2016 ; 2016 : 9364170.
En partenariat avec le laboratoire Arthrex
acp-therapie.fr – Les produits de cette gamme sont des dispositifs médicaux, consultez les notices de chaque dispositif pour plus d’informations. ABS-10014 : Fabricant Arthrex Inc., DFU-0186, DM-IIA, CE2797, organisme habilité BSI Netherlands, non remboursé. ABS-10013-B : Fabricant Arthrex Inc., DFU-0354, DM-IIA, CE2797, organisme habilité BSI Netherlands, non remboursé.



